外科: 胃
日本胃癌学会の認定施設Aとして認定
新潟県立がんセンター新潟病院は日本胃癌学会の認定施設Aとして認定されました(施A023-010)。
「日本胃癌学会」のサイトはこちら。
日本胃癌学会は施設認定制度を発足させ、令和5年度より全国に認定施設が誕生しました。
背景
- 胃癌治療は急速に進化を続けており多様化・複雑化してきていますが、この多様化する胃癌診療を高い専門性をもって提供できる施設を認定することで、世界最高レベルのわが国の胃癌診療の維持向上に貢献するために、施設認定制度が始まりました。
- 我が国におけるピロリ菌感染率の低下により、今後胃癌罹患数は低下していくことが推測され、胃癌患者の急速な減少、患者の高齢化、その一方で難易度の高い低侵襲手術や専門性の高いマネジメントを要する分子標的治療薬が登場しており、胃癌治療のレベルを教育も含めて維持していくためには、一定の施設集約化が必要であると考えられています。
初年度の認定状況
認定施設Aは127施設、認定施設Bは179施設、計306施設が日本胃癌学会認定施設として認定されました。
施設認定制度の概略
認定施設は、十分な条件を満たす認定施設Aとそれに準じる認定施設Bを設け、認定期間は3年となっています。
認定施設Aでは胃癌登録を行っていること、迅速病理・細胞診などの診療体制を有すること、胃癌学会会員、消化器外科学会、消化器内視鏡学会、臨床腫瘍学会、病理学会などの専門医の常駐、さらに学会参加・発表などの学術実績、外科手術、内視鏡切除、化学療法の診療実績がまんべんなく行われていることが条件として求められています。
治療の特徴
エビデンスに則った診療
胃癌、胃GIST(消化管間葉系腫瘍)の手術治療と化学療法を担当しています。
当院は新潟県の都道府県がん診療連携拠点病院であり、日本外科学会認定医制度指定施設、日本消化器外科学会認定医制度指定施設、厚生労働省がん研究助成金指定研究班を中心とする共同研究グループ(日本臨床腫瘍研究グループ;JCOG)の胃がんグループ班員施設でもあります。
胃癌学会では治療の標準化を目指して「胃癌治療ガイドライン医師用2018年1月改訂第5版(http://www.jgca.jp/guideline/fifth/index.html)」、「Japanese gastric cancer treatment guidelines 2014 (ver. 4) English edition. (https://link.springer.com/article/10.1007/s10120-020-01042-y)」を策定しており、一般の方向けの「胃癌治療ガイドラインの解説」も発行しております。当科の基本方針は、このガイドラインに則った根拠のある標準的医療を提供することです。
我が国でも有数の医療機関として地方がんセンターとしての責務を十分に果たしており、各病院からも高く評価されています。
高度な専門的医療(迅速かつ正確な診断・治療)
胃がんは時間と共に悪化する病気で、進み具合(ステージ)により治療法や治癒率が大きく変わります。
そのため外科、内科、放射線科(診断学・治療学)、病理学の各専門医が密接な連携を築き、迅速かつ正確な診断に基づいた最適な治療方針を決定します。初診当日に内科、外科両方の診察を受けることも可能であり、直ちに診断から治療へと進むことができます。
通常の内視鏡、CT検査などに加えて、特殊な光で観察するNBI内視鏡、超音波内視鏡、PET-CT検査などの特殊な検査で治療前や治療後効果判定をより正確に診断できます。また、手術中に切除断端やリンパ節などの転移を確認する術中迅速病理診断を積極的に行うことで、正確な病変の範囲を確定し過不足の無い手術を行うことが可能です。
当科は胃がん標準治療を確立する過程で、その開発の大部分に関わってきました。現在も数多くの患者さんが、臨床試験や治験に参加されて治療を受けられています。保険診療では承認されていない薬剤あるいは治療方法(新規抗がん剤、免疫チェックポイント阻害剤と抗がん剤の併用療法、抗がん剤の腹腔内投与、分子標的薬による術前補助化学療法など)を、先進医療、治験、臨床試験として実施しています。
胃GISTは稀少な疾患ですが、当院では遺伝子検索や分子標的薬を用いた豊富な治療経験を有しています。
治療の基本となる外科切除では、できるだけ低侵襲で機能温存を目指した手術を積極的に導入しています。
患者さんを中心とした、体に優しく高い根治性を目指した医療
当院ではがん専門病院の強みを生かした最新の治療を提供しています。
経験豊富な専門スタッフが患者さんの病期・病状に合わせて根治性と術後QOLのバランスを考慮し、機能温存を重視した縮小手術から根治を目指した拡大手術や化学療法に至るまで、幅広い分野におよぶ多くの選択肢のなかから個々の患者さんに最も適した個別化治療をエビデンスに基づいて提供します。
学会活動や論文執筆にも力を入れており、最新の情報のもとで質の高い治療を提供するように心がけています。
患者、家族の皆様には十分に病状を説明するとともにできる限り情報の開示を行い、安心・安全を心がけわかりやすい医療行っています。
クリニカルパスを導入しており、原則として全例に用います。Enhanced Recovery After Surgery (ERAS)プログラムをいち早く組み込んだ周術期(術前~術後)管理法で、エビデンスに基づき集学的に実行します。
基本的なコンセプトは多方面の疼痛軽減策で早期離床をはかることと経口摂取を制限しないことで、回復力強化、術後合併症減少、入院期間短縮、安全性向上を目指します。
入院時にお渡しし、その後の計画を皆さんがたてやすいように配慮しています。
特に術後合併症の少ない手術を心がけており、みなさんが術後7~11日で退院しています。
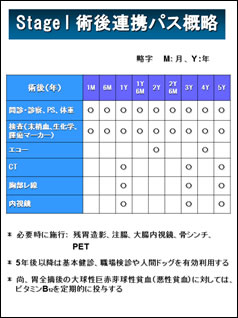
クリニカルパス

ご紹介いただいた患者さんは、必ず胃癌の専門医が主治医となり、常に同じ熟練医チームが手術および治療を担当します。
初期治療から治療後のフォローアップまで、スタッフ外科医が責任をもって患者さんを中心とした継続性のある診療を行います。
手術を受けた結果、ステージIであった場合には、手術だけでほぼ治癒が得られます。また、進行がんの治療後5年が経過すればほぼ治癒が得られます。
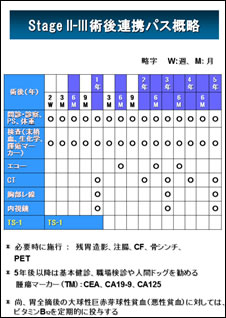
地域連携パス
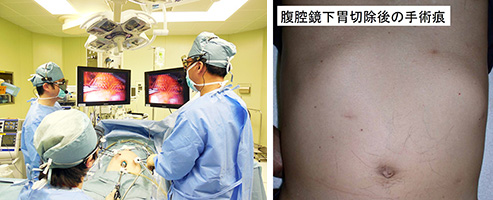
腹腔鏡手術
手術侵襲の軽減と早期の社会復帰を目的に腹腔鏡手術を施行しています。腹部に5か所の穴を空けて開腹手術と同様の操作を行い、術後の回復が早く美容的に優れています。
早期癌(ステージIA,IB)に対する腹腔鏡下胃切除は、全国規模の臨床試験によって手術の安全性、癌の根治性が開腹手術と同等であることが実証され、ガイドラインで推奨されています。進行癌(ステージII, III)については、手術の安全性は実証されていますが、癌の根治性は臨床試験による調査結果が待たれています。当科では早期癌に限って腹腔鏡手術を施行してきましたが、近年は院内の臨床倫理審査委員会にて慎重に審議を重ねた上で適応を拡大し、腹腔鏡操作で根治性が損なわれない条件を満たす進行癌、開腹手術後の再手術、胃全摘や食道の合併切除、拡大リンパ節郭清等の高度な技術を要する場合においても腹腔鏡手術を行っております。
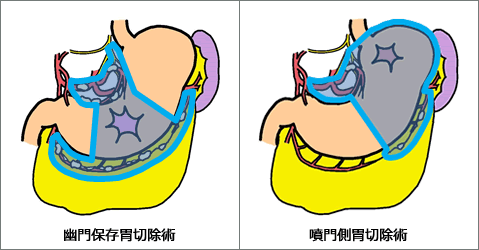
機能温存手術
早期癌では切除する範囲を縮小して治療に問題ない部分を残せる場合があり、機能温存手術(幽門保存胃切除術、噴門側胃切除術)という体に優しい手術を積極的に行っています。通常の胃切除よりも手術操作が複雑ですが2018年以降は腹腔鏡手術として施行しており、癌の根治、機能温存、低侵襲の連立を図っております。
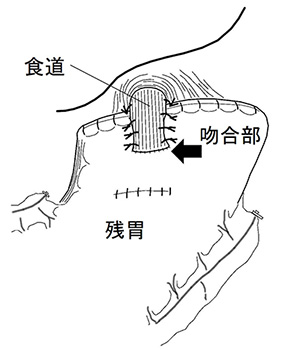
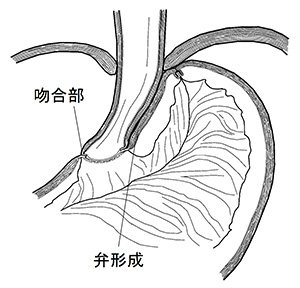
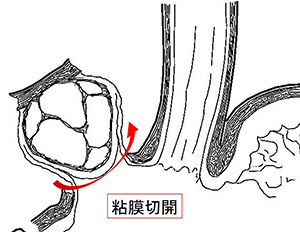
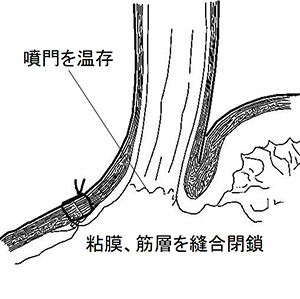
特に噴門側胃切除の食道と残胃の吻合においては、一方弁を形成する独自の吻合法(半周噴門形成術)を開発し高い評価を得ています。残した胃に食事が到達すると胃の膨らみによって食道が圧排されて狭くなるため、逆流によって発生する胸焼けがありません。結果として可能な限り大きく胃を残すことができ、手術後の食事量や体重が維持され、後遺症が軽くなります。
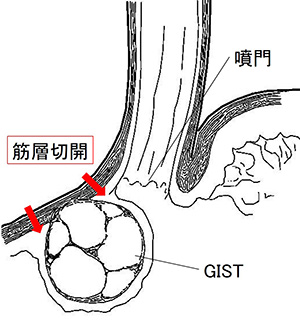
胃GISTに対し、最新の腹腔鏡下手術を取り入れています。胃GISTは胃壁の筋層から発生する悪性腫瘍で、多くの腫瘍は胃の部分切除で根治が可能です。しかしながら胃の内側へ突出する腫瘍では一緒に切除する胃壁の範囲が大きくなり、胃の噴門(入口)や幽門(出口)付近に発生した場合は大きく胃を切除する必要がありました。近年は胃壁の筋層と粘膜を別個に切開する方法や腹腔鏡手術と内視鏡手術を共同で行う手術が開発され、胃壁の切除を必要な部分のみに縮小し後遺症を残さない手術が可能です。
集学的治療
治る可能性が1%でも高い治療、延命効果が1日でも長く期待できる治療、可能な限り副作用や合併症の少ない治療を選択します。
必要に応じて他臓器合併切除、開胸手術、拡大リンパ節郭清などの拡大手術を積極的に行っています。
抗がん剤や分子標的薬と外科手術を上手に組み合わせる集学的治療を行うことで、これまでは治療困難とされたステージIVの患者さんに対しても治療成績(予後)が向上することを目指して取り組んでいます。
発見時に根治切除不能と診断されても、化学療法によって根治手術が可能となる患者さんも散見されるようになり、今後の検証が待たれています。
高度リンパ節転移例、腹膜転移例、スキルス胃がんなどの治療困難例に対する治療も、治験や先進医療を用いた臨床試験が可能な場合もあり、ご相談のうえ行うことが可能です。「臨床試験支援室」
さらに根治手術のみならず、切除不能進行・再発胃がんの患者さんを苦しめる消化管閉塞にたいして、バイパス手術や人工肛門造設などの姑息手術を積極的に行っております。
再発したがんであっても、最後まであきらめずに治療を行います。手術の適応でない胃がん患者さんについても、当科を窓口としてご紹介いただいてかまいません。
手術後の後遺症の評価
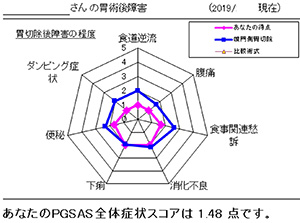
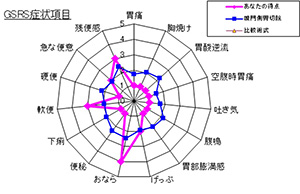
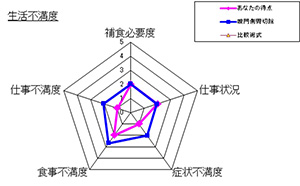
胃は消化や吸収以外にもさまざまな働きがあり、手術後には胃術後障害(食欲不振、胸焼け、下痢、腹痛など)が発生することがあります。症状が多彩で程度の個人差が大きいため従来は客観的な評価は困難でしたが、当科は質問票を用いて各症状を数値化する新しい評価法(PGSASアプリ)の実用化に関わってきました。
術後症状はそれぞれ0~5の6段階のスケール(数値が大きいほど症状は高度)として分かりやすく解釈でき、全国調査(PGSAS試験)の結果と比較することもできます。手術後の栄養指導では患者さんの症状、程度に応じて食事や生活の注意点の説明を行っています。また、障害の程度を術式別に比較検証し手術法を改良するとともに、がんの根治と機能温存を両立した「からだにやさしい医療」をモットーに、チーム医療として取り組んでいます。
また、他院で手術されたかたで、胃切除後障害のために身体の不調が続き、生活に支障をきたしている患者さんに対応するための「胃切除後障害対応施設」となっています。
詳細は「胃外科・術後障害研究会ホームページ」https://www.jsgp.jp/ 内の「ペガサス関連ツール」ならびに「胃切除後障害対応施設のご案内」に掲示されています。
スタッフ一同(医師のみならず看護師、薬剤師、栄養士など)が協力して対処し、みんなで支援していきます。
診療実績
固定された熟練スタッフが年間200~250例の胃がん外科治療を行っています。当院で治療される胃がん患者さんは増えていますが、早期胃がんに対する内視鏡治療の増加により、手術を受けられる患者さんの人数はほぼ横ばいの状態です。
2019年の手術件数は、胃がん177例、胃GIST 6例、その他3例、合計186例でした。国内有数の豊富な手術件数を誇ります。また全体に占める腹腔鏡手術の割合が増加しています。
手術時間が短く出血量が少なく術後合併症が低率であるとともに、治療成績は良好で常に全国でもトップクラスの成績を維持しています。食道と胃のつなぎ目にできる食道胃接合部がんも積極的に治療しております。
| がん種内訳(患者数) | |||||
|---|---|---|---|---|---|
| 疾患名 | 2015年 | 2016年 | 2017年 | 2018年 | 2019年 |
| 胃がん | 190 | 193 | 193 | 181 | 177 |
| 胃GIST | 5 | 7 | 5 | 3 | 6 |
| その他 | 1 | 1 | 4 | 1 | 3 |
| 術式内訳 | |||||
|---|---|---|---|---|---|
| 術 式 | 2015年 | 2016年 | 2017年 | 2018年 | 2019年 |
| 幽門側胃切除術(腹腔鏡) | 93(29) | 128(72) | 117(71) | 108(79) | 97(76) |
| 胃全摘術(腹腔鏡) | 61(0) | 46(5) | 54(12) | 38(11) | 44(10) |
| 幽門保存胃切除術(腹腔鏡) | 7(2) | 0(0) | 1(1) | 2(2) | 1(1) |
| 噴門側胃切除術(腹腔鏡) | 17(0) | 14(4) | 11(11) | 19(15) | 28(26) |
| 部分切除(腹腔鏡) | 15(4) | 8(4) | 6(5) | 3(2) | 6(5) |
| その他 | 3 | 5 | 7 | 7 | 3 |
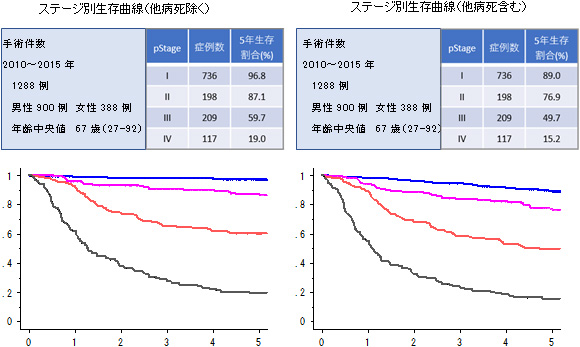
| 手術患者の合併症 | ||
|---|---|---|
| 合併症 Clavien-Dindo分類 | 症例数 | % |
| 合併症なし | 755 | 86.2 |
| I | 10 | 1.1 |
| II | 42 | 4.8 |
| IIIa | 54 | 6.2 |
| IIIb | 9 | 1.0 |
| IVa | 4 | 0.5 |
| IVb | 1 | 0.1 |
| V | 1 | 0.1 |
対象: 2011/1/1~2018/12/31の期間 原発胃癌手術症例 N=876
(重複癌136例、術前化学療法施行233例、Stage IV胃癌手術89例、残胃癌手術51例を除く)
JCOG術後合併症規準(Clavien-Dindo 分類)2011年9月JCOG 外科合併症規準小委員会より

治療に関する疑問や不安なことがあれば、いつでもお気軽にご相談ください。
外来診療
新患外来は(月)~(金)、毎日対応しています。
再来診療:(火)(金)
セカンドオピニオン:(火)
「外来診療予定表」のページへ
スタッフ