アイソトープ(シンチ/SPECT-CT)検査について
当院で主に行われているアイソトープ(シンチ/SPECT-CT)検査
ここで説明をする検査は、たくさんある検査のうちの一部です。詳しくは、医師又は担当技師にお問い合わせください。
骨シンチ
すべての骨の病気が検査対象です。多くの場合、がんの骨への転移や炎症箇所を見つけ出すためです。骨の外傷、骨折、骨痛を調べるためにも行います。
~検査の流れ、注意事項~
- 前準備は必要ありません。食事は普通にとられて結構です。
- 検査薬を静脈注射します。
- 薬が全身の骨に行きわたるまで3~4時間待ちます。待ち時間は厳密なものではなく、前後する場合があります。注射時に撮影開始時刻をお知らせします。
- 撮影時刻になりましたらガンマカメラとCTで撮影します。
検査にかかる時間は、およそ30分程度です。
骨シンチグラフィ用の薬は、尿と一緒に身体から排出します。尿がたまっていると画像に黒く写ります。水分をとって尿を増やし、頻回に排尿して下さい。撮影直前には必ず排尿していただきます。また、衣服を尿で汚さないよう気をつけて下さい。これらの注意は、尿が写真に写ると診断に支障をきたすためです。
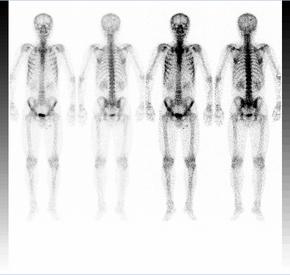
ソマトスタチンレセプターシンチ(オクトレオスキャン)
神経内分泌腫瘍を検索する検査です。
神経内分泌腫瘍は、神経内分泌細胞に由来する腫瘍で、膵臓や大腸、肺など様々な部位に発生します。神経内分泌腫瘍に発現しているソマトスタチン受容体に結合する放射性医薬品を注射して、ガンマカメラで全身撮像するとソマトスタチン受容体を有する神経内分泌腫瘍(NET)に検査薬が集まって画像に写り、全身検索することができます。
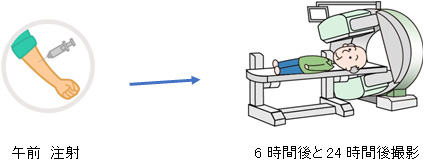
~検査の流れ、注意事項~
- 検査薬を静脈注射します。
- 注射後6時間後と24時間後の2回の撮影を行います(2日間お越しいただきます)。
- 一回の検査にかかる時間は、およそ40分~60分程度です。
食事の制限はありません。
検査薬は尿や便から排出されます。検査直前に排尿していただきます。
便がお腹にたまっていると診断しづらくなるので、注射の前日より2日間下剤を服用していただきます。
この検査薬は海外から取り寄せる高価な検査薬ですので、自己都合による検査のキャンセルはしないで下さい。
心筋交感神経シンチ(MIBGシンチ)
心臓の交感神経の状態を反映する放射性医薬品を静脈注射して、心臓の交感神経の働きや数を画像で調べます。 交感神経が阻害されているパーキンソン病、レビー小体型認知症では、このお薬の取り込みの低下がみられ診断することができます。 |
 |
~検査の流れ、注意事項~
- 検査薬を静脈注射します。
- 注射直後と4時間後の2回の撮影を行います。
- 一回の検査にかかる時間は、およそ15分程度です。
検査当日、朝よりカフェインを含む飲み物等は摂取しないで下さい。
検査当日の昼食は軽めにお取りください。
ドパミントランスポーターシンチ(ダットスキャン)
脳内のドパミン神経細胞にあるドパミン量を調整する脳線条体ドパミントランスポータの分布を画像にする検査です。
ドパミン神経細胞に集まる放射性医薬品を静脈注射し、ガンマカメラで撮影するとドパミン神経が変性、脱落している部分の薬の取り込みが弱い事が確認されます。
ドパミン神経細胞の変性や減少を伴うパーキンソン病診断やレビー小体型認知症の診断ができます。
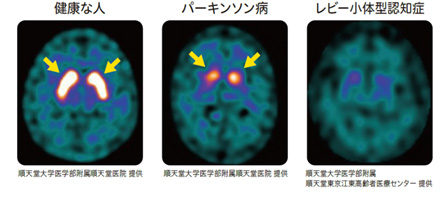
※パーキンソン病は、脳の線状体という部分のドパミン神経細胞が減少するため、
健康な人と比べると![]() 矢印の部分が小さくうつることにより診断できます。
矢印の部分が小さくうつることにより診断できます。
~検査の流れ、注意事項~
- 検査薬を静脈注射します。
- 3時間~6時間後に頭部の撮影を行います。
- 検査にかかる時間は、およそ30~40分程度です。
- 検査台に寝ているだけです。
- 食事の制限は、ありません。
- 検査薬には、微量のアルコールが含まれているため、アルコールに過敏な方、その他の過敏症の既往歴のある方は検査を受けられない場合があります。
- 検査当日は、注射後から撮影終了までは、お車の運転はできません。
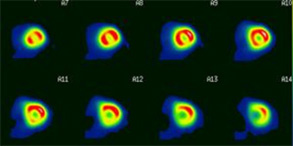
心筋シンチ
心臓にある程度の負荷をかけて、心筋血流や心臓の動きそのものに異常が現れるかを画像でしらべる検査です。この検査で、日常生活のなかで気を付けなければいけない行動(運動)を事前に把握しておくことができます。
心筋血流が運動をしたときに増えるかどうかを調べるため、負荷検査をおこないます。たとえば、固定された自転車をこいで負荷をかけたり(運動負荷)、運動した状態と同じ状態にするために薬で負荷をかけたり(薬剤負荷)します。負荷を行ったときは安静時と負荷時の2回の撮影が必要です。場合によっては2回の注射が必要です。
~検査の流れ、注意事項~
- 検査薬を静脈注射します。
心臓に運動や薬で負荷をかけ、ある程度負荷のかかったところで、検査薬を静脈注射します。 - ガンマカメラで撮影をします。
身体の周りをカメラが回りながら撮影をします(約25分)。
負荷をおこなった場合は、約4時間後に安静時の画像も撮影します(約25分)。 - 画像の解析をします。
負荷を行った場合は、安静時との結果を比較して診断します。
場合によっては、事前に普段お飲みになっているお薬を中止していただくことがございます。主治医の指示に従って下さい。
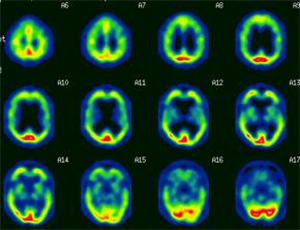
脳血流シンチ
脳へ血液が正常に流れているか調べたり、脳梗塞を見つけたりする検査です。
~検査の流れ、注意事項~
- 薬を静脈注射します。
- ガンマカメラで撮影をします。
カメラが頭の周りを回りながら撮影します。
検査時間は、およそ30〜40分程度です。
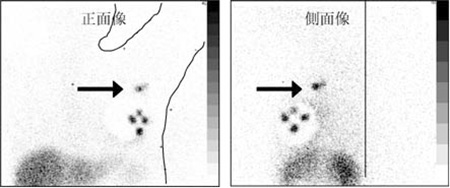
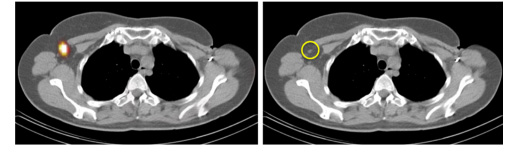
センチネルリンパ節の検出
がんのリンパ節転移は、腫瘍占拠部位から流出リンパ流が最初に経由するリンパ節から始まると考えられ、このリンパ節をセンチネルリンパ節(見張りリンパ節)と呼んでいます。
センチネルリンパ節における転移の有無を調べることで、手術時のリンパ節郭清の範囲を正確に決め、不要なリンパ節郭清を減らすことができます。
当院では、おもに乳がんや悪性黒色腫の手術前日あるいは手術当日に行っています。
~検査の流れ~
- 手術前日あるいは手術当日に、対象部位周辺の皮下に薬を注射します。
- 1~2時間後にガンマカメラとCT装置で撮影をします。
手術時に術中検出器でセンチネルリンパ節を特定し、病理検査をします。
検査結果により、郭清の判断を手術担当医が判断します。
核医学の治療について
甲状腺がんに対する131I(ヨード)内用療法
甲状腺がヨードを取り込む性質を利用して、甲状腺がんの転移巣に131Iを摂取させ、照射を行う治療法です。
分化型甲状腺がんで、摘出手術後、転移巣あるいは残存病巣がある患者様が対象となります。
分化型癌は放射線感受性が低く大量の治療薬を投与する必要があるため、服用後数日間は放射線治療専用の病室への入院が必要となります。
- 2週間のヨード制限を行います。
- 放射線治療病室に入院し、131I(ヨード)カプセルを摂取します。(通常月曜日)
- 放射線のレベルが一定値以下になってから一般病室に転室します。(通常金曜日)
- 退院前に全身をガンマカメラで撮影し、転移巣を確認します。
ヨード制限とは?
さまざまな食品や薬に含まれるヨード(ヨウ素)を決められた期間中、摂取しないようにすることです。指示された食品や薬は摂らないようにし、食品に表示されている原材料を確認するようにしてください。
ヨードは海藻類、特にコンブに多く含まれます。魚介類や自然食品の中にヨードを含むものがあります。薬にも含むものがありますので注意してください。
主治医の指示に従い、不明な点はアイソトープ担当技師にお尋ねください。
甲状腺がんに対する131I内用療法(外来アブレーション)
甲状腺癌と診断され、手術により甲状腺をすべて取り除いても、わずかに甲状腺の細胞が残っている場合があります。アブレーションとは、このわずかに残っている甲状腺を放射線で除去する治療法です。アブレーションを行っておくと、万が一再発した場合に発見しやすくなることが知られています。従来、この治療を行うためには、専用の病室に入院して放射線管理を徹底する必要がありました。しかし、1,110MBq(メガベクレル)の投与量で一定の条件を満たせば周りの人たちへの放射線の影響を抑えることができることが証明され、2010年から外来での治療が可能となりました。
治療の詳細については以下のHPを参照ください。
外来アブレーションを受ける患者さんへ
(外部サイト:PDRファーマ株式会社)
甲状腺機能亢進症(バセドウ病)に対する131I(ヨード)内用療法
バセドウ病の甲状腺がほぼ均一に、しかも特異的にヨード(ヨウ素)を取り込むという特徴を利用して甲状腺機能亢進を抑制する治療法です。
対象は、抗甲状腺薬剤療法・外科的治療法が困難な場合と、心不全などの合併症がある場合、手術後再発の場合に適用されます。
- 2週間のヨード制限を行います。
- 123I(ヨード)カプセルを服用し24時間後の放射性ヨード摂取率を測定します。
- 得られた摂取率と、CT画像より求めた体積より投与量を決定します。
- 2で決められた量の131I(ヨード)カプセルを服用します。
- 副作用として、治療直後、一過性の亢進症状の増悪が見られることもあります。また、晩発の甲状腺機能低下症があります。
ヨード制限とは?
さまざまな食品や薬に含まれるヨード(ヨウ素)を決められた期間中、摂取しないようにすることです。指示された食品や薬は摂らないようにし、食品に表示されている原材料を確認するようにしてください。
ヨードは海藻類、特にコンブに多く含まれます。魚介類や自然食品の中にヨードを含むものがあります。薬にも含むものがありますので注意してください。
以下のパンフレットを参考資料としてご覧ください。
バセドウ病のアイソトープ治療について 患者さんのためのパンフレット
(外部サイト:PDRファーマ株式会社)
実際の治療については主治医の指示に従い、不明な点はアイソトープ担当技師にお尋ねください。
骨転移のある去勢抵抗性前立腺癌に対する223Ra(ラジウム)治療
男性ホルモンの分泌を抑える治療(手術療法やホルモン療法)を実施しても病状が悪化する前立腺がんのことを「去勢抵抗性前立腺がん」といいます。
もともと前立腺がんは、男性ホルモンによって増殖する性質があります。この性質を利用して、男性ホルモンの分泌や働きを抑えることにより、がん細胞の増殖を抑制する治療法がホルモン療法です。
ホルモン療法は有効性が高く、遠隔転移を有する前立腺がんの第一選択の治療法として広く行われていますが、ホルモン療法を続けるうちに効果がなくなり、再び病状が悪化することがあります。この状態が「去勢抵抗性前立腺がん」です。
実際の治療では、骨に転移した去勢抵抗性前立腺がん※に対して抗がん作用を持つ、治療用の放射性医薬品(注射薬)を用います。
この薬には、アルファ線と呼ばれる放射線を出す「ラジウム-223」という放射性物質が含まれており、骨の成分であるカルシウムと同じように骨に集まりやすい性質があります。注射で体内に送られると、代謝が活発になっているがんの骨転移巣に多く運ばれます。そして、そこから放出されるアルファ線が、骨に転移したがん細胞の増殖を抑えます。
投与回数は4週間ごとに1回です。
最大6回の注射を受けたら、治療は終了です。
神経内分泌腫瘍に対する177Lu(ルテチウム)治療
神経内分泌腫瘍(Neuroendocrine Neoplasm : NEN)の細胞の表面には、ソマトスタチン受容体が多く発現しています。ルタテラ®静注(177Lu-DOTATATE)は、ソマトスタチンとよく似た物質に、放射線を出す物質(177Lu : ルテチウム)を結合させたお薬です。
ルタテラを用いた治療法は、ソマトスタチン受容体が細胞内に取り込まれる性質を利用しており、ペプチド受容体放射性核種療法(Peptide Receptor Radionuclide Therapy : PRRT)と呼ばれています。
効能と効果
ルタテラによるPRRTは事前の検査(オクトレオスキャン等)で腫瘍がソマトスタチン受容体陽性であることが確認された患者さまが適応となります。ルタテラはソマトスタチン受容体に結合し、腫瘍細胞内に取り込まれ、177Luから放出されるベータ線と呼ばれる放射線により腫瘍増殖抑制作用を発揮します。
治療の期間
治療は約8週間間隔で4回受けていただきます。1回の治療につき、1泊の入院となります。
部門のご案内
アイソトープ(シンチ/SPECT-CT)検査
資料ダウンロード







